Сърдечните дефекти са голяма група заболявания, характеризиращи се с дефект в някоя от неговите структури или големи съдове.
Какво е сърдечен порок
За да разберете какво е сърдечен дефект, трябва да разберете основите на анатомията на този орган и принципите на неговата работа.
Човешкото сърце се състои от 4 камери - 2 предсърдия и 2 вентрикула. Кръвта се движи от една камера в друга през отворите, които имат клапи. От лявата камера кръвта се освобождава в системното кръвообращение (аортата), насища с кислород всички органи и тъкани на нашето тяло и се връща в лявото предсърдие през празната вена. Оттам отива в дясната камера, след това в белодробната артерия, за да се обогати с кислород в белите дробове, и през белодробните вени се връща в дясното предсърдие, след това в лявата камера. След това цикълът се повтаря.
За да се предотврати смесването на артериална и венозна кръв вътре в сърцето, левият и десният участък са разделени от предсърдни и интервентрикуларни прегради. За предотвратяване на обратния поток на кръвта (от вентрикулите към предсърдията или от аортата към лявата камера) има клапи, които се отварят и затварят в определено време.

Всички сърдечни дефекти се делят на 2 вида - вродени и придобити.
Както подсказва името, вродените дефекти се появяват у човек от самото му раждане, а придобитите дефекти възникват в процеса на по-късен живот.
Честотата на вродени сърдечни дефекти (CHD) е приблизително 5-8 случая на 1000 деца. Придобитите сърдечни заболявания (ACD) се срещат при 100-150 души на 100 000 души от населението.
За по-лесно разбиране на разликите между CHD и PPS, отбелязвам, че на първо време се развива аномалия, деформация на главните съдове (аорта и белодробен ствол) или дефект в преградите, а при придобити се засягат клапите. Но такова разделение може да се счита за произволно, тъй като клапите могат да бъдат повредени дори при вродени дефекти.
Всичко това води до нарушаване на хемодинамиката (нормален кръвен поток) вътре в сърцето, преобладаване на кръвоснабдяването в някои камери и обедняване на други. В резултат на това артериалната кръв се смесва с венозната кръв, определени камери се препълват с кръв, разтягат се и стените им се уплътняват. Запълването на други части на сърцето, напротив, намалява в сравнение с нормата.
Повечето хора със сърдечни заболявания получават клас за инвалидност. Те не могат да живеят пълноценен живот, като всички здрави хора, те трябва постоянно да спазват някакви ограничения. Дори чисто психологически е трудно.
По въпроса за армията - хората със сърдечни дефекти се категоризират като „негодни“ или „частично годни“ за спешна военна служба.
Възможно ли е да се умре от патология
За съжаление, фактът на смъртта от сърдечни заболявания е напълно възможен. Статистиката на смъртните случаи с вродени сърдечни заболявания е доста тъжна. Без навременна медицинска намеса се среща в 70-80% от случаите.
Хората с PPP умират в около 15-20% от случаите. Основната причина за смърт при сърдечни заболявания е сърдечна недостатъчност, т.е. влошаване на основната функция на "помпата" - изпомпване на кръв.
Други причини за смърт включват сърдечни аритмии като пароксизмална камерна тахикардия, предсърдно мъждене и атриовентрикуларна блокада. Поради предсърдно мъждене често се появява тромбоемболизъм в мозъка, което води до инсулт.
Възможни причини за възникване
Сред причините за придобити дефекти най-честите са:
- Ревматизмът или по-скоро хронична ревматична болест на сърцето е възпаление на вътрешната му мембрана (включително клапния апарат), което се развива след претърпяна стрептококова инфекция (възпалено гърло) (главно в детска възраст).
- Инфекциозният ендокардит е постепенното разрушаване на сърдечните клапи поради размножаването на бактерии върху тях. Дрейф на инфекция може да възникне при отстраняване на кариозен зъб, при лошо антисептично третиране на кожата по време на инжекция или при използване на нестерилни спринцовки.
- Атеросклерозата и дегенеративните клапни промени са често срещани при възрастните хора.
От по-редките причини могат да се разграничат сифилис и системни патологии - ревматоиден артрит, лупус еритематозус, склеродермия.
Специфичният етиологичен фактор на вродените малформации е трудно да се установи. Не може да бъде:
- наследствени мутации - синдром на Даун, Патау;
- заболявания на майката - захарен диабет, тромбофилия, системен васкулит;
- вътрематочни вирусни инфекции - рубеола, цитомегаловирус, варицела;
- лоши навици - пушене, пиене на алкохол по време на бременност;
- излагане на йонизиращо лъчение;
- употребата на лекарства, които влияят неблагоприятно върху развитието на плода - антинеопластични средства, сулфонамиди, тетрациклини.
Как да разберете дали имате сърдечен дефект
За да разбера дали човек има сърдечен дефект, се ръководя от следните данни:
- симптоми и оплаквания, които притесняват пациента;
- физическо състояние - външен вид на пациента;
- електрокардиография;
- ехокардиография (ултразвук на сърцето);
- рентгенова снимка на гръдния кош.
Симптоми, признаци и типичен вид на пациента
Хората със сърдечни дефекти страдат предимно от признаци на сърдечна недостатъчност. Те имат затруднено дишане, особено през нощта, поради хоризонталното положение на тялото и повишаване на налягането в съдовете на белите дробове. По същите причини те могат да бъдат обезпокоени от пароксизмална кашлица.
Пациентите (особено с ИБС) се уморяват много бързо, дори след много малка физическа активност, постоянно искат да спят, замайват се и дори могат да припаднат.
Поради увеличения черен дроб пациентът усеща тежест или дърпащи/болки в десния хипохондриум. Вечер краката са силно подути. Често се притеснявате от болезнена болка в лявата част на гръдния кош, сърцебиене, дискомфорт в гърдите. Инфекциите на долните дихателни пътища персистират при пациенти с определени ИБС.
Често забелязвам така наречения "симптом на тъпанчето" при хора със сърдечни дефекти. Това е удебеляване на крайните фаланги на пръстите. Този симптом показва продължително нарушение на кръвообращението в цялото тяло.

Новородените и кърмачетата с ИБС са закъсняли и с поднормено тегло. Често устните, носа и върховете на пръстите им стават синкави (цианоза).
Има специфични симптоми на сърдечно заболяване. Например при коарктация на аортата, поради изразеното й стесняване, кръвообращението на главата, ръцете и горната част на тялото остава на правилното ниво, докато долните части на тялото и краката се изчерпват с кръв. Това води до факта, че мускулите на горния раменен пояс се открояват на фона на недоразвитите мускули на долните крайници. И се създава фалшивото впечатление за "атлетично телосложение".
Друг пример е митралната стеноза. В по-късните етапи на този PPS, на фона на обща бледност на лицето, по бузите се появява ярък синкаво-розов руж, докато устните и носа имат син нюанс. Това се нарича facies mitralis или митрално лице.

Искам да отбележа, че човек с PPS може да се чувства доста здрав дълго време и да не изпитва болка или затруднено дишане. Това се дължи на факта, че сърцето се опитва да компенсира хемодинамичните нарушения и в началото се справя добре с това. Въпреки това, рано или късно тези механизми са недостатъчни и болестта започва да се проявява клинично.
Когато преглеждам такива пациенти, успявам да идентифицирам някои патологични признаци, например повишен сърдечен импулс на лявата или дясната камера, тремор на гръдния кош. При аускултация на пациенти със сърдечни заболявания често чувам шумове в проекционните точки на клапите, преградите и каротидните артерии; засилващи, отслабващи или разделящи тонове.
Инструментална диагностика
Основните инструментални методи за изследване за диагностициране на сърдечни дефекти:
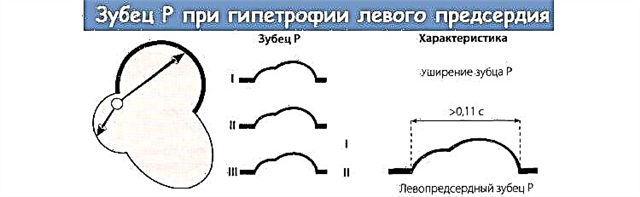
- електрокардиография. На ЕКГ виждам признаци на хипертрофия на различни части на сърцето чрез промяна на височината, ширината и формата на зъбите. Често се откриват аритмии (особено често - предсърдно мъждене).
- Ехокардиографията е може би основният диагностичен метод, който ви позволява надеждно да установите сърдечен дефект. Echo-KG ясно разпознава състоянието на клапаните, преградите, дебелината на стената и обема на камерите. В режим на доплер можете да видите посоката на кръвния поток между отделите (регургитация), да измерите налягането в белодробната артерия. При съмнение за дефект за по-детайлно изображение предписвам трансезофагеална ехокардиограма (трансдюсерът се поставя в хранопровода точно зад сърцето).
- Рентгенова снимка на гръдните органи - снимката показва много ясно изпъкналостта на ствола на белодробната артерия, увеличаване на белодробния модел поради повишаване на налягането в съдовете на белите дробове, промяна във формата на сянката на сърце, узурация на ребрата (неравен контур поради компресия от междуребрените артерии).
Видове пороци и техните различия
Както вече споменахме, всички сърдечни дефекти се делят на вродени и придобити. Те се различават един от друг по патофизиология, тежест, продължителност на човешкия живот.
Има много класификации на ИБС, но най-често клиницистите използват класификацията на Мардер, разделяйки всички ИБС на дефекти със и без цианоза (т.е. "сини" и "бяли").
Таблица 1. Характеристики на ИБС
Тип | име | Отличителната черта | Механизмът на хемодинамичните нарушения |
ИБС без цианоза (блед тип) | Камерни и междупредсърдни дефекти на преградата | "Сърдечна гърбица" (изпъкналост на предната гръдна стена) поради силно увеличение на RV. Интензивен систолен шум в III-IV междуребрие вляво от гръдната кост | Изтичане на кръв от ляво на дясно. Претоварване на LV, след това на дясното сърце. Бързо развитие на белодробна хипертония поради рефлекторен спазъм на белодробните артерии |
Открит артериален дуктус | Систолно-диастолен шум в II-III междуребрие вляво от гръдната кост | Изпускане на кръв от аортата в белодробната артерия, повишен кръвен поток в малкия кръг, претоварване на лявото сърце | |
Изолирана белодробна стеноза | Отслабване на II тон и груб систолен шум над клапата на PA | Рязко претоварване на панкреаса, изчерпване на белодробния кръвен поток | |
Коарктация на аортата | Високо кръвно налягане, "атлетично телосложение" "Втрисане на краката", отслабване или пулсация в артериите на долните крайници, Узулация на ребра на рентгенова снимка, систолен шум по целия ляв ръб на гръдната кост | Обструкция на кръвния поток през стеснения участък на аортата, претоварване на LV | |
ИБС с цианоза (син тип) | Транспониране на големи съдове | Тежка обща хипоксия (цианоза, "тъпанчета"), сърдечна гърбица, силен I тон на върха | Липса на кислород в органите, през които преминава системното кръвообращение. |
Единствената вентрикула на сърцето | Признаци на хипоксия, систолен шум на върха | Смесване на артериална и венозна кръв, повишен белодробен кръвоток, бързо вентрикуларно претоварване | |
Тетрадата на Фало | Рязко отслабване на II тон над белодробната артерия | Изсипване на кръв от дясно на ляво |
Придобитите сърдечни дефекти се делят на 2 вида – стеноза, т.е. стесняване на отвора между камерите и повреда, т.е. непълно затваряне на клапана. Всички ПЧП се свеждат до преливане на едни сърдечни камери с кръв и обедняване на други, с всички произтичащи от това последици.
Най-често срещаният APS при възрастни е аортната стеноза (около 80%).
Могат да възникнат комбинирани дефекти - когато човек има едновременно недостатъчност и стеноза на клапата. Също така е доста често срещано да виждам хора, които имат много засегнати клапи. Това се нарича съпътстващо сърдечно заболяване.
Таблица 2. Характеристики на ПЧП
Тип | име | Отличителната черта | Механизмът на хемодинамичните нарушения |
Дефекти на митралната клапа (МК). | Недостатъчност на МК | Отслабване на I тон, систолен шум на върха | Обратно изтичане на кръв в лявото предсърдие |
Митрална стеноза | Силен I тон, диастоличен шум на върха. Facies mitralis. | Силно претоварване на лявото предсърдие, неговата хипертрофия и разширяване. Повишено налягане в белодробните съдове поради рефлекторен спазъм | |
Дефекти на аортната клапа (АК). | Липса на АК | Повишено пулсово кръвно налягане, видима пулсация на каротидните артерии, протодиастолен шум на АК | Разтягане на лявата камера от обратния поток на кръвта от аортата |
Аортна стеноза | Болка, наподобяваща ангина пекторис, постоянен припадък. Груб систолен шум върху AK, който се простира до каротидните артерии | Влошаване на изхвърлянето на кръв в аортата, претоварване на лявата камера | |
Дефекти на клапата на белодробната артерия (РА). | Недостатъчност на самолетите | Отслабване на II тон на клапата на LA, протодиастолен шум във II интеркостално пространство вляво от гръдната кост | Обратно изхвърляне на кръв в дясната камера |
LA стеноза | Усилване и разделяне на II тон. Изразена пулсация на дясната камера | Запушване на изхвърлянето на кръвта в LA, претоварване на панкреаса | |
Дефекти на трикуспидалната клапа (TC). | Липса на TC | Систолен шум на TC | Обратно изтичане на кръв в дясното предсърдие |
TC стеноза | Усилване на I тон на TC | Претоварване на дясното предсърдие, дилатация и хипертрофия |
Как се лекуват сърдечните дефекти?
За съжаление няма лекарство, което да излекува човек от сърдечно заболяване. И всички вродени сърдечни заболявания се лекуват само хирургично. Изключение е открит артериален дуктус, вродена малформация, която може да бъде напълно елиминирана фармакологично. Но това е ефективно само през първия ден от живота на човек. За да направя това, предписвам интравенозна инжекция на нестероидно противовъзпалително лекарство (ибупрофен, индометацин) за 3 дни.
Ако има цианоза и признаци на тежка сърдечна недостатъчност, операцията се извършва незабавно. Често хирурзите трябва да оперират дори бебета и едногодишни деца. Ако дефектът е открит с инструментални методи на изследване и пациентът не се притеснява от нищо или има леки симптоми, операцията може да бъде отложена.
Традиционно хирургичните интервенции за елиминиране на ИБС се извършват под обща анестезия, на отворено сърце, свързано с апарат сърце-бял дроб. Дефектът се зашива или затваря с перикардна или синтетична тъкан. Отвореният канал се лигира или трансектира.
Напоследък в специализирани кардиологични центрове със съответната апаратура е възможно извършване на минимално инвазивни ендоваскуларни интервенции. При такива операции под контрола на ултразвук и рентгенова снимка се вкарва катетър през феморалната вена, която достига до дясното предсърдие. През катетъра се вкарва оклудер, който представлява взаимосвързан диск от никел-титанов проводник. Този оклудер затваря дефекта.
Основното противопоказание за подобни операции е напредналата белодробна хипертония със силно съдово втвърдяване. В тези случаи се извършват т. нар. палиативни интервенции, които премахват не самия дефект, а последствията от него. Изкуствено създадени съобщения (анастомози) между големите съдове, така че кръвта да обикаля претоварените части на сърцето.
Сега нека разгледаме лечението на придобитите дефекти. При тях нещата са малко по-различни.
Ако PPS се развие на фона на ревматизъм, тогава според протокола определено ще използвам антибактериална терапия с пеницилинови антибиотици. Този момент е много важен, тъй като наличието на стрептококови бактерии в тялото може да причини развитието на нови сърдечни дефекти.
Също така винаги предписвам лекарствена терапия, която ще помогне за стабилизиране на състоянието на пациента.
На първо място се използват лекарства, които забавят прогресията на сърдечната недостатъчност:
- АСЕ инхибитори - Периндоприл, Рамиприл;
- бета-блокери - Бисопролол, Метопролол;
- диуретици - Торасемид;
- антагонисти на алдостерон - спиронолактон, еплеренон;
При нарушения на сърдечния ритъм използвам антиаритмични лекарства - Соталол, Амиодарон.
Антикоагулантната терапия също е важна, тъй като част от PPS, особено митралната стеноза, често е придружена от предсърдно мъждене, при което се образуват кръвни съсиреци в лявата предсърдна кухина, което води до кардиоемболичен инсулт. За да предотвратя това, предписвам варфарин или нискомолекулни хепарини.
Когато пациентът е в тежко състояние, когато лекарствата вече не помагат, изпращам пациенти за хирургично лечение.
Има 2 основни типа операции с ПЧП:
- смяна на клапан;
- реконструктивни операции - клапна пластика, комисуротомия, балонна валвотомия.
Клапните протези са механични (изкуствени) и биологични. Основната им разлика е следната. При инсталиране на биологична клапа пациентът трябва да получава антикоагулантна терапия през първите 3 месеца след операцията, а при имплантиране на механична клапа - до живот. Изборът на типа клапан се решава всеки път индивидуално.
Единственият антикоагулант, одобрен за продължителна употреба при изкуствени сърдечни клапи, е варфарин.
Механичните клапани са по-издръжливи, но цената им е много по-висока от биологичните клапани.
Какво определя прогнозата: колко дълго живеят пациентите?
Често ме питат - "колко живеят със сърдечен порок?"
Зависи от много фактори, като:
- вид порок;
- неговата тежест;
- степента на сърдечна недостатъчност;
- наличието на усложнения;
- навременността на диагностиката и лечението;
- изпълнение на препоръките на лекаря (правилен прием на лекарства при спазване на всички дозировки и др.);
- качеството на извършената операция.
Без операция пациентите с много ИБС умират в ранна детска възраст (до 2-5 години). ИБС, при която човек може да доживее до зряла възраст без операция, включва коарктация на аортата, дефект на предсърдната преграда.
Най-благоприятният PPS по отношение на прогнозата е митралната, трикуспидалната регургитация. Сериозните усложнения се развиват рядко и след дълго време. При други ATS (митрална, аортна стеноза) пациентите умират приблизително 5-10 години след първата поява на симптоми.
Съвременните възможности за лечение, както фармакологични, така и кардиохирургични, могат да удължат живота на такива хора до 60-70 години.
Последиците от патологията
Пациент със сърдечни заболявания, както вродени, така и придобити, има висок риск от развитие на остра сърдечна недостатъчност (белодробен оток, кардиогенен шок), което, без бърза медицинска намеса, води до смърт на човек.
Също така хората със сърдечни дефекти развиват коронарна артериална болест много по-рано, което означава, че те са няколко пъти по-склонни да развият миокарден инфаркт.
Почти всеки сърдечен дефект е придружен от нарушения на ритъма. Най-опасните от тях са камерните тахиаритмии и атриовентрикуларната блокада.
При някои дефекти, поради изразено претоварване на белодробното кръвообращение и рефлекторно вазоконстрикция на белите дробове, възниква белодробна хипертония - много сериозно състояние, което трудно се повлиява от медикаментозна терапия, изискващо хирургическа интервенция.
Поради продължително изразено кислородно гладуване (хипоксия) на цялото тяло страда имунната система, поради което пациентите със сърдечни дефекти постоянно страдат от инфекциозни заболявания, особено от бронхит и пневмония.
При всеки сърдечен дефект, както и наличието на протезни клапи, рискът от инфекциозен (бактериален) ендокардит, опасно заболяване, което засяга сърдечните клапи, често завършва със смърт, се увеличава няколко пъти.
Казус: тийнейджър с аортна коарктация
Ще цитирам един интересен случай от моята практика. При мен дойде майка с 15-годишния си син, който от ранно детство го притесняват главоболие, втрисане и неразбираема слабост в краката. На 7-годишна възраст момчето е в болницата в педиатричното отделение, където е диагностицирано с високо кръвно налягане до 150/90 mm Hg. Поставена е диагноза "хипертония", предписани лекарства. Пациентът е приемал лекарства нередовно. Младата възраст на пациента, както и липсата на хипертония при майката и бащата ме накара да се усъмня в диагнозата и да подозирам „вторичното естество” на високото кръвно налягане.
При общ преглед на пациента, освен повишено кръвно налягане (155/90 mm Hg), успях да установя отслабена пулсация в артериите на краката и систолен шум в гърба на нивото на долния ъгъл на лопатката. Поръчах си ехокардиограма, която показа удебеляване на лявата камера и зона на стесняване в гръдната аорта. Друг признак на коарктация на аортата беше ясно видим на рентгенограмата - узулация на ребрата (неравен контур). Пациентът е подложен на хирургична операция - пластична хирургия на стеснения участък на аортата. Състоянието на момчето се подобрило, кръвното се нормализирало, а необходимостта от лекарства за коригиране на кръвното налягане отпаднала.
Експертни съвети: Живот със сърдечни заболявания
Искам да дам няколко препоръки, които ще помогнат да се избегнат повечето от негативните последици и да се повиши ефективността на лечението:
- спорт – професионалното обучение ще трябва да бъде спряно. Допуска се лека физическа активност;
- редовни прегледи – няма значение дали сте претърпели успешна операция като дете или наскоро сте диагностицирани с лека митрална регургитация. При сърдечен порок е необходимо поне веднъж на всеки шест месеца или година да посещавате кардиолог, да правите ЕКГ и Ехо-КГ, за да проверите състоянието на сърдечните функции, както и да наблюдавате появата на възможни усложнения;
- готварска сол – ако са ви установени признаци на хронична сърдечна недостатъчност и са ви предписани лекарства за нейното лечение, за по-голямата им ефективност е необходимо да ограничите употребата на готварска сол с храна до 2-3 грама на ден;
- Варфарин – това лекарство често се предписва за предотвратяване образуването на кръвни съсиреци при пациенти със сърдечни заболявания. За да бъде приемането му ефективно и в същото време безопасно, трябва редовно да правите кръвен тест (коагулограма). Показателят INR в това проучване трябва да бъде повече от 2, но по-малко от 3;
- посещение при оториноларинголог - ако сте диагностициран с PPS от ревматичен произход, не забравяйте да се консултирате с УНГ лекар, тъй като основната причина за ревматизъм е тонзилит (тонзилит). При наличие на хроничен тонзилит е необходимо лечение на сливиците (измиване, антибиотици) и евентуално отстраняването им. Това е необходимо, за да се предотврати повторната поява на ревматизъм и появата на нов сърдечен порок.
- профилактика на инфекциозен ендокардит – всички хора със сърдечни дефекти и протези на клапи имат повишен риск от развитие на инфекциозен ендокардит. Ето защо, за да го предотвратят, те трябва да приемат пеницилинови антибиотици (Амоксицилин, Ампицилин) еднократно, около 30 минути / 1 час преди медицински процедури (екстракция на зъб, бронхоскопия, цистоскопия и др.).